3 - Sistema Único de Saúde: acesso e sustentabilidade
Por que o tema é considerado de alto risco
A crescente demanda por serviços médicos e hospitalares públicos no Brasil, impulsionada pelo envelhecimento da população e pelo aumento de doenças crônicas, amplia os desafios enfrentados pelo Sistema Único de Saúde (SUS). Em um cenário de aperto fiscal e limitado crescimento orçamentário, a sustentabilidade desse sistema está em risco. O aumento das despesas decorrentes da judicialização, juntamente com a inflação de insumos e serviços de saúde, agrava a situação.
Projeções realizadas pelo TCU em 2020, a partir de dados de 2017 e baseadas em critérios inflacionários e de envelhecimento populacional, já apontavam para a tendência de elevação dos gastos com saúde pública no Brasil. Em 2023, os dispêndios federais em saúde foram de R$ 182,9 bilhões e podem chegar, em 2030, a R$ 219,5 bilhões. Considerando os valores necessários para cobrir o déficit assistencial estimado, calculado a partir da diferença entre os dados assistenciais oriundos das bases relativas à saúde da média dos países da Organização para a Cooperação e Desenvolvimento Econômico (OCDE) e os indicadores de cobertura previstos pelo Ministério da Saúde, a necessidade de recursos federais para 2030 poderá ser de R$ 277 bilhões.
Esse cenário implica a necessidade de ampliar o orçamento para ações e serviços públicos de saúde, sob pena de diminuir o nível de assistência, o que colocaria em risco a prestação de serviços para parcela relevante da população. Segundo dados da última Pesquisa Nacional de Saúde, realizada em 2019 pelo Ministério da Saúde em parceria com o Instituto Brasileiro de Geografia e Estatística (IBGE) , mais de 70% da população brasileira dependem exclusivamente do SUS.
A ineficiência na prestação de serviços de saúde também preocupa. Em 2017, o Banco Mundial estimou em R$ 22 bilhões o desperdício anual de recursos com saúde no Brasil, sendo R$ 9,3 bilhões na atenção primária e R$ 12,7 bilhões nas atenções de média e alta complexidades. Esse valor representa cerca de 20% de todo o gasto nacional com saúde realizado naquele ano.
Apesar da inclusão do tema na LAR de 2022, não foram identificadas ações posteriores por parte do governo federal para tratar esses riscos.
O que o TCU encontrou
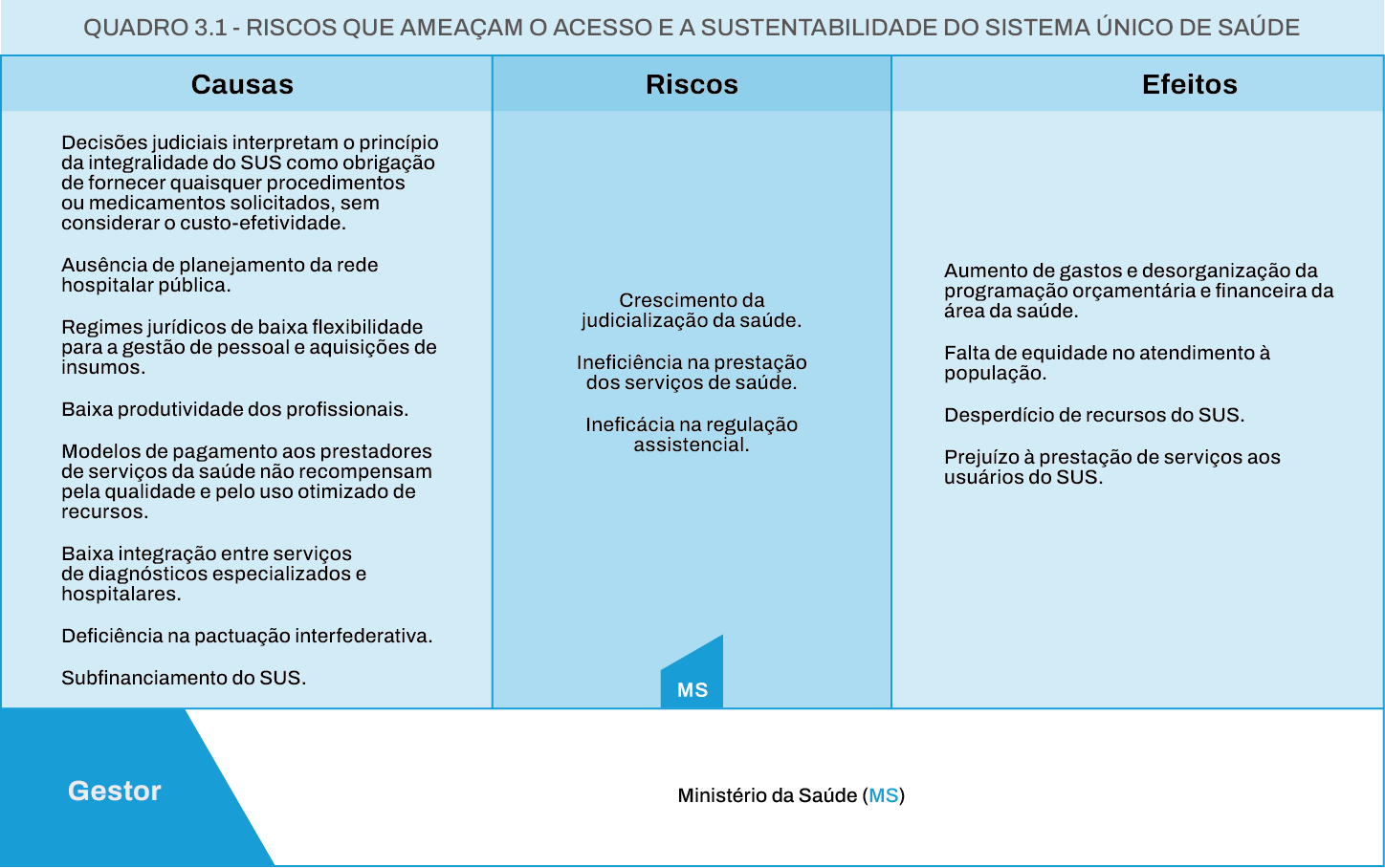
O TCU tem realizado, desde 2019, ações de controle com a finalidade de avaliar a sustentabilidade da prestação de serviços públicos de saúde de forma universal, gratuita e integral pelo SUS. Por meio delas, foram identificados, no quadro 3.1, três riscos principais, e suas causas e efeitos, que merecem a atenção dos gestores.
Entre 2019 e 2023, a União gastou, em média, R$ 1,6 bilhão por ano no atendimento das demandas judiciais, valor que agrega aquisições de insumos estratégicos para saúde e depósitos judiciais. A tendência é de aumento desses dispêndios, que passaram de R$ 1,2 bilhão, em 2019, para R$ 2,24 bilhões, em 2023, o que corresponde a um aumento de 84%.
Cenário fiscal brasileiro desafiadorConforme o relatório que subsidiou o parecer prévio sobre as contas do presidente da República referentes ao exercício de 2023, houve piora no cenário fiscal nacional. O resultado nominal do governo central vem apresentando déficit considerável desde 2015. Quanto aos benefícios tributários, que são gastos indiretos do governo, a tendência é de crescimento acima da inflação, medida pelo Índice Nacional de Preços ao Consumidor Amplo (IPCA).
O aumento dos gastos tributários, que, por natureza, são desonerações, reduz a base de cálculo de certos tributos e diminui a Receita Corrente Líquida (RCL). Em consequência, o valor do mínimo constitucional da saúde (Constituição de 1988, art. 198, § 2º, inciso I), de 15% da RCL, também é reduzido.
Inflação da saúdeOs preços de produtos farmacêuticos e serviços de saúde subiram, respectivamente, 23,2% e 19,4%, de janeiro de 2022 a abril de 2024, mais do que o observado no IPCA no mesmo período, que foi de 11,98%. A inflação da saúde também foi consideravelmente superior à inflação geral entre 1996 e 2018.
Envelhecimento da populaçãoA parcela mais idosa da sociedade tende a utilizar, em maior medida, os serviços disponíveis de saúde pública. O TCU, no Levantamento sobre a Sustentabilidade do SUS (TC 014.791/2019-6), estimou que as mudanças demográficas podem gerar aumento de despesas de 11% no período entre 2017 e 2030.
Governança e gestão do SUSO TCU também identificou outras questões que impactam custos e eficiência do SUS, aumentando o risco à universalização dos serviços de saúde. O modelo de pactuação entre os entes federativos dificulta a organização das redes de atenção e prejudica a eficiência na prestação de serviços à população.
Fiscalizações realizadas nos últimos dois anos constataram que os entes federados não formalizam a contratualização de serviços com as unidades hospitalares gerenciadas pela administração direta ou indireta e os contratos de serviços hospitalares existentes não garantem a entrega de valor aos usuários.
Os entes federados possuem baixa maturidade institucional para a transferência de equipamento público de saúde para a gerência de entidades privadas sem fins lucrativos. Além disso, o TCU constatou a ausência de ações efetivas de monitoramento e avaliação do SUS.
Com o envelhecimento da população, a judicialização crescente e as ineficiências na prestação de serviços, o SUS enfrenta desafios críticos para manter sua sustentabilidade e assegurar atendimento de qualidade para todos.
O que precisa ser feito
É preciso que o governo federal avalie a conveniência e a oportunidade de estabelecer e manter as renúncias tributárias com extremo critério e cautela, uma vez que, ao diminuir a Receita Corrente Líquida da União, os gastos tributários reduzem a proporção de recursos destinados à saúde.
Sobre a crescente judicialização da saúde, é importante implementar o Sistema de Demanda Judicial (SDJUD), que permita o correto gerenciamento de todo o fluxo de atendimento às demandas judiciais.
Para reduzir riscos de perda de medicamentos de alto custo, é necessário que o Ministério da Saúde atue junto ao Conselho Nacional de Justiça (CNJ), a fim de esclarecer que as sentenças proferidas contemplem o direito de que o medicamento especializado do SUS seja entregue por unidade hospitalar pública ou farmácia da secretaria de saúde mais próxima da residência do paciente.
É essencial aprimorar os mecanismos de monitoramento e avaliação do SUS, criando indicadores globais para avaliar a qualidade e o nível de cobertura assistencial do sistema. Eles devem identificar carências assistenciais, retratar diferenças regionais e conter dados de acesso e resultado, além de permitir a aferição de índice de resultado global. Também é necessária a criação de indicadores específicos para avaliação de eficiência e efetividade hospitalar.
Conforme deliberação do TCU, é importante regulamentar critérios legais para rateio dos recursos federais em saúde, de modo a reconsiderar competências federais, estaduais e municipais, no âmbito do SUS. Essa medida é necessária para integrar incentivos financeiros oferecidos pelo Ministério da Saúde, reduzir o excesso de normas relativas a transferências financeiras federais, detalhar competências dos três níveis de governo e dos serviços de saúde e considerar fragilidades técnicas e financeiras dos municípios brasileiros.
Em relação às pactuações interfederativas realizadas, deve-se concluir o Planejamento Regional Integrado (PRI) e a Programação Assistencial, a fim de aumentar a eficiência das Redes de Atenção do SUS (RAS) a partir da definição de prioridades sanitárias. Essa medida visa aprimorar o processo de regionalização e hierarquização da rede de serviços do SUS, além de estabelecer o diagnóstico sobre as necessidades de investimento em saúde, como referência prioritária para emendas parlamentares relativas a recursos vinculados à saúde.
Também é necessário que o Ministério da Saúde busque maneiras racionais para tratar informações presentes nos Relatórios Anuais de Gestão (RAG), meio de prestação de contas dos recursos repassados fundo a fundo pelo Ministério aos entes federado, a fim de utilizá-los no monitoramento e na avaliação das políticas públicas de saúde.
É preciso melhorar os instrumentos de contratualização de serviços hospitalares, priorizando a entrega de valor, incluindo a obrigatoriedade de formalização de contratos com hospitais geridos pela administração direta ou indireta.
Além disso, deve-se aprimorar o arranjo institucional dos entes federados para que a transferência de equipamento público de saúde para entidades privadas sem fins lucrativos possa garantir a eficácia, eficiência e efetividade no atendimento à população.
Decisões recentes
Acórdãos 1.487/2020, 2.468/2023, 362/2024, 956/2024 e 1.504/2024, todos do Plenário do TCU.
Benefícios gerados pela atuação do TCU
Nos últimos anos, o TCU realizou ações de controle para avaliar a sustentabilidade da prestação de serviços públicos de saúde pelo SUS, identificando riscos como o crescimento da judicialização da saúde, ineficiência na prestação dos serviços e ineficácia na regulação assistencial.
O TCU recomendou ações para melhorar a eficiência e sustentabilidade do SUS, incluindo a avaliação dos resultados das políticas de saúde baseadas em renúncias tributárias, implementação de um Sistema de Demanda Judicial, criação de indicadores globais de qualidade e cobertura assistencial, regulamentação do rateio dos recursos federais em saúde e conclusão do Planejamento Regional Integrado para aprimorar as Redes de Atenção do SUS.
Em relação à eficiência hospitalar, o objetivo é melhorar a prestação de serviços mediante a pactuação clara de metas e objetivos e serem atingidos, focados na entrega de valor, bem como disponibilizar informações precisas sobre a eficiência e efetividade hospitalar, para subsidiar a tomada de decisão sobre a alocação de recursos.
Também houve melhoria da capacidade dos entes federados em planejar, selecionar, executar, monitorar, avaliar, exigir prestação de contas e realizar o controle da transferência de equipamento público de saúde para entidades privadas sem fins lucrativos.
As fiscalizações e recomendações do TCU contribuem para a sustentabilidade financeira do SUS, inclusive por meio da indução de melhorias na eficiência em prestação dos serviços de saúde.
Os benefícios pretendidos com as ações de controle do TCU contemplam o aperfeiçoamento das políticas de saúde, a redução de desperdícios provocados pela ineficiência na assistência à saúde, a ampliação e o aprimoramento do atendimento público de saúde à população brasileira.